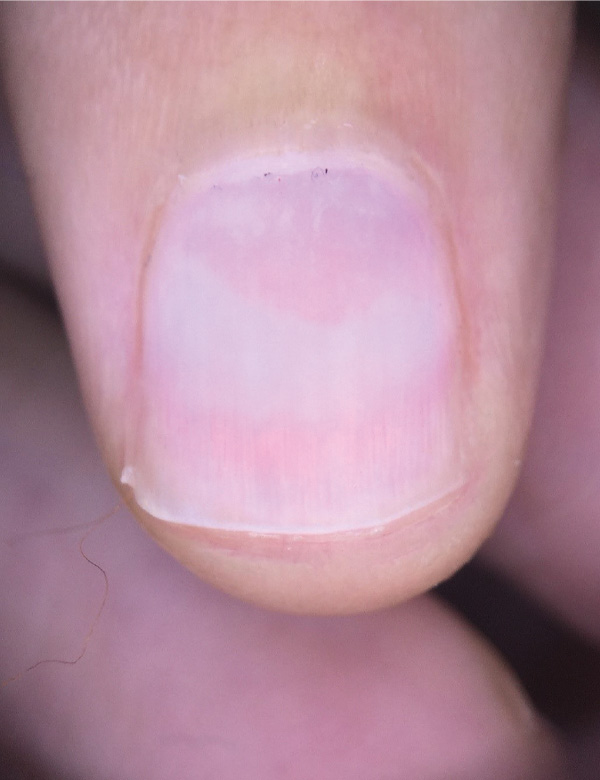
Manifestaciones ungueales en enfermedades sistémicas: ¿hechos o anécdotas?
DOI:
https://doi.org/10.29176/2590843X.1878Palabras clave:
Enfermedades de la Uña, Angioscopía Microscópica, ReumatologíaResumen
Introducción: Los cambios en las uñas son signos clínicos de fácil detección, pero difícil interpretación. La gran mayoría de éstos no son patognomónicos de ninguna enfermedad, su trasfondo fisiopatológico puede ser común o compartido en muchas enfermedades. Sin embargo, en un contexto clínico adecuado, pueden apoyar o sugerir el diagnóstico de algunas enfermedades sistémicas.
Metodología: se realizó una revisión narrativa en donde se hizo una búsqueda extensiva de la literatura en bases de datos (PubMed, Scopus, Web of Science), se seleccionaron los artículos más actualizados.
Enfoque: Esta revisión de la literatura plantea el abordaje e interpretación de algunos signos ungueales en el contexto de las enfermedades sistémicas. Se dividen las alteraciones del aparato ungueal en 3 grandes grupos; alteración de la matriz incluyendo los trastornos de queratinización y de la relación lámina/lecho, evidenciándose como cambios en la morfología de la lámina; alteraciones vasculares, resaltando la importancia de la capilaroscopia la cual se ha convertido en una herramienta diagnóstica importante; y finalmente las alteraciones osteoligamentarias y del perioniquio.
Conclusión: A pesar de los cambios en las uñas no son un signo patognomónico de alguna enfermedad, su presencia obliga, como mínimo, a un interrogatorio exhaustivo y sistemático.
Biografía del autor/a
Laura Correa Parra, Coomsocial Estadio
Médica general, Coomsocial Estadio, Medellín, Colombia.
María Paulina Villa Saldarriaga, Universidad Pontificia Bolivariana
Médica general y residente de Medicina Interna, Universidad Pontificia Bolivariana, Medellín, Colombia.
Carlos Jaime Velásquez Franco, Universidad Pontificia Bolivariana
Médico internista, Clínica Universitaria Bolivariana. Reumatólogo, Clínica Universitaria Bolivariana – Clínica CardioVid. Miembro, grupo Europeo de Microcirculación - EULAR. Profesor titular de Medicina Interna y Reumatología, Universidad Pontificia Bolivariana, Medellín, Colombia.
Alejandra Ávila Álvarez, University of Miami
Médica dermatóloga, Universidad Pontificia Bolivariana. Nail Expert, Council for Nail Disorders, Research Associate, Dr. Philip Frost Department of Dermatology and Cutaneous Surgery, University of Miami Miller School of Medicine, Miami, EE. UU.
Referencias bibliográficas
Herzberg AJ. Nail manifestations of systemic diseases. Clin Podiatr Med Surg. octubre de 2004;21(4):631-40, vii. DOI: https://doi.org/10.1016/j.cpm.2004.05.010
de Berker D. Nail anatomy. Clin Dermatol. 2013;31(5):509-15. DOI: https://doi.org/10.1016/j.clindermatol.2013.06.006
Haneke E. [Anatomy, biology, physiology and basic pathology of the nail organ]. Hautarzt Z Dermatol Venerol Verwandte Geb. abril de 2014;65(4):282-90. DOI: https://doi.org/10.1007/s00105-013-2702-2
Pereira Garzón CM, Morales Cardona CA. Biología de la uña y su aplicación clínica. Piel Form Contin En Dermatol. 1 de diciembre de 2016;31(10):685-95. DOI: https://doi.org/10.1016/j.piel.2016.03.003
Haneke E. Anatomy of the nail unit and the nail biopsy. Semin Cutan Med Surg. junio de 2015;34(2):95-100. DOI: https://doi.org/10.12788/j.sder.2015.0143
Cabeza Martínez R, Leis Dosil V, Suárez Fernández R. Uñas y enfermedades sistémicas. Piel Form Contin En Dermatol. 1 de noviembre de 2006;21(9):430-4. DOI: https://doi.org/10.1016/S0213-9251(06)72531-X
Iorizzo M, Starace M, Pasch MC. Leukonychia: What Can White Nails Tell Us? Am J Clin Dermatol. marzo de 2022;23(2):177-93. DOI: https://doi.org/10.1007/s40257-022-00671-6
Singal A, Arora R. Nail as a window of systemic diseases. Indian Dermatol Online J. 2015;6(2):67-74. DOI: https://doi.org/10.4103/2229-5178.153002
Witkowska AB, Jasterzbski TJ, Schwartz RA. Terry’s Nails: A Sign of Systemic Disease. Indian J Dermatol. 2017;62(3):309-11. DOI: https://doi.org/10.4103/ijd.IJD_98_17
Dehavay F, Richert B. Nail is Systemic Disorders: Main Signs and Clues. Dermatol Clin. abril de 2021;39(2):153-73. DOI: https://doi.org/10.1016/j.det.2020.12.013
Singh G. Nails in systemic disease. Indian J Dermatol Venereol Leprol. 2011;77(6):646-51. DOI: https://doi.org/10.4103/0378-6323.86472
Ramachandran V, Sapra A. Muehrcke Lines Of The Fingernails. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 [citado 25 de mayo de 2023]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK559136/
Muehrcke RC. The finger-nails in chronic hypoalbuminaemia; a new physical sign. Br Med J. 9 de junio de 1956;1(4979):1327-8. DOI: https://doi.org/10.1136/bmj.1.4979.1327
Cohen PR. The lunula. J Am Acad Dermatol. junio de 1996;34(6):943-53; quiz 954-6. DOI: https://doi.org/10.1016/s0190-9622(96)90269-8
Chang P, Cuyuch C. Lúnula roja. Reporte de dos casos. 2010;
Silva P P, Vera K C, Kolbach R M, Fernández L F. Sospecha de patologías sistémicas a través de alteraciones ungueales. Rev Médica Chile. febrero de 2006;134(2):231-8. DOI: https://doi.org/10.4067/S0034-98872006000200015
Raposo I, Torres T. Nail psoriasis as a predictor of the development of psoriatic arthritis. Actas Dermo-Sifiliográficas. 1 de julio de 2015;106(6):452-7. DOI: https://doi.org/10.1016/j.adengl.2015.02.001
Ji C, Wang H, Bao C, Zhang L, Ruan S, Zhang J, et al. Challenge of Nail Psoriasis: An Update Review. Clin Rev Allergy Immunol. diciembre de 2021;61(3):377-402. DOI: https://doi.org/10.1007/s12016-021-08896-9
Nieradko-Iwanicka B. Nail psoriasis - what a rheumatologist should know about. Reumatologia. 2017;55(1):44-7. DOI: https://doi.org/10.5114/reum.2017.66687
Haneke E. Nail psoriasis: clinical features, pathogenesis, differential diagnoses, and management. Psoriasis Targets Ther. 16 de octubre de 2017;7:51-63. DOI: https://doi.org/10.2147/PTT.S126281
Canal-García E, Bosch-Amate X, Belinchón I, Puig L. Nail Psoriasis. Actas Dermosifiliogr. mayo de 2022;113(5):481-90. DOI: https://doi.org/10.1016/j.ad.2022.01.006
Stewart C, Lipner SR. Dermoscopy of onychodystrophy in a patient with connective tissue disease. Int J Womens Dermatol. 18 de mayo de 2020;6(4):342-3. DOI: https://doi.org/10.1016/j.ijwd.2020.05.007
González FKS, Candiani JO. Manifestaciones en uñas en enfermedades sistémicas. 2011;
Walker J, Baran R, Vélez N, Jellinek N. Koilonychia: an update on pathophysiology, differential diagnosis and clinical relevance. J Eur Acad Dermatol Venereol JEADV. noviembre de 2016;30(11):1985-91. DOI: https://doi.org/10.1111/jdv.13610
Rathod DG, Sonthalia S. Spoon Nails. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 [citado 25 de mayo de 2023]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK559311/
Taguchi Y, Takashima S, Tanaka K. Koilonychia in a patient with subacute iron-deficiency anemia. Intern Med Tokyo Jpn. 2013;52(20):2379. DOI: https://doi.org/10.2169/internalmedicine.52.0790
Corral-Forteza M, Iglesias-Sancho M, García-Miguel J, Salleras-Redonnet M. Acropaquias: del signo a la enfermedad. Rev Colomb Reumatol. 1 de julio de 2021;28(3):227-9. DOI: https://doi.org/10.1016/j.rcreu.2020.05.011
Spicknall KE, Zirwas MJ, English JC. Clubbing: An update on diagnosis, differential diagnosis, pathophysiology, and clinical relevance. J Am Acad Dermatol. 1 de junio de 2005;52(6):1020-8. DOI: https://doi.org/10.1016/j.jaad.2005.01.006
Vandemergel X, Renneboog B. Prevalence, aetiologies and significance of clubbing in a department of general internal medicine. Eur J Intern Med. 1 de julio de 2008;19(5):325-9. DOI: https://doi.org/10.1016/j.ejim.2007.05.015
Stone OJ. Clubbing and koilonychia. Dermatol Clin. julio de 1985;3(3):485-90.
Schwiebert R, Baig W, Wu J, Sandoe JAT. Diagnostic accuracy of splinter haemorrhages in patients referred for suspected infective endocarditis. Heart Br Card Soc. 16 de julio de 2022;heartjnl-2022-321052. DOI: https://doi.org/10.1136/heartjnl-2022-321052
Haber R, Khoury R, Kechichian E, Tomb R. Splinter hemorrhages of the nails: a systematic review of clinical features and associated conditions. Int J Dermatol. diciembre de 2016;55(12):1304-10. DOI: https://doi.org/10.1111/ijd.13347
Grugan BM, Dyer SP. Splinter Hemorrhage. J Emerg Med. agosto de 2022;63(2):304-5. DOI: https://doi.org/10.1016/j.jemermed.2022.05.021
Caputo R, Prandi G. Pterygium inversum unguis. Arch Dermatol. diciembre de 1973;108(6):817-8.
Pastor N, Belinchón I, Blanes M, Pascual JC, Vergara G, Guijarro J, et al. Pterigión ungueal invertido. Actas Dermo-Sifiliográficas. 1 de octubre de 2003;94(8):569-70.
Volkmann ER, Andréasson K, Smith V. Systemic sclerosis. The Lancet. 28 de enero de 2023;401(10373):304-18. DOI: https://doi.org/10.1016/S0140-6736(22)01692-0
Smith V, Herrick AL, Ingegnoli F, Damjanov N, De Angelis R, Denton CP, et al. Standardisation of nailfold capillaroscopy for the assessment of patients with Raynaud’s phenomenon and systemic sclerosis. Autoimmun Rev. marzo de 2020;19(3):102458. DOI: https://doi.org/10.1016/j.autrev.2020.102458
Hirschl M, Hirschl K, Lenz M, Katzenschlager R, Hutter HP, Kundi M. Transition from primary Raynaud’s phenomenon to secondary Raynaud’s phenomenon identified by diagnosis of an associated disease: results of ten years of prospective surveillance. Arthritis Rheum. junio de 2006;54(6):1974-81. DOI: https://doi.org/10.1002/art.21912
El Miedany Y, Ismail S, Wadie M, Hassan M. Nailfold capillaroscopy: tips and challenges. Clin Rheumatol. diciembre de 2022;41(12):3629-40. DOI: https://doi.org/10.1007/s10067-022-06354-1
Dima A, Berza I, Popescu DN, Parvu MI. Nailfold capillaroscopy in systemic diseases: short overview for internal medicine. Romanian J Intern Med Rev Roum Med Interne. 1 de septiembre de 2021;59(3):201-17. DOI: https://doi.org/10.2478/rjim-2021-0007
De Angelis R, Grassi W, Cutolo M. A growing need for capillaroscopy in rheumatology. Arthritis Rheum. 15 de marzo de 2009;61(3):405-10. DOI: https://doi.org/10.1002/art.24274 DOI: 10.1002/art.24274
Grover C, Jakhar D, Mishra A, Singal A. Nail-fold capillaroscopy for the dermatologists. Indian J Dermatol Venereol Leprol. 2022;88(3):300-12. DOI: https://doi.org/10.25259/IJDVL_514_20
Valdés L, Huggins JT, Gude F, Ferreiro L, Alvarez-Dobaño JM, Golpe A, et al. Characteristics of patients with yellow nail syndrome and pleural effusion. Respirol Carlton Vic. octubre de 2014;19(7):985-92. DOI: https://doi.org/10.1111/resp.12357
Cheslock M, Harrington DW. Yellow Nail Syndrome. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 [citado 25 de mayo de 2023]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK557760/
Graille J, Beylot-Barry M, Drapé JL, Doutre MS, Cogrel O. [Tranverse acro-osteolysis: A rare cause of nail dystrophy]. Ann Dermatol Venereol. abril de 2016;143(4):284-8. DOI: https://doi.org/10.1016/j.annder.2016.01.008
Gray NA, Scott C, Ngwanya RM, Pillay K, Isaacs T. Nail changes in acro-osteolysis: A case report and review of the literature. JAAD Case Rep. diciembre de 2019;5(12):1033-6. DOI: https://doi.org/10.1016/j.jdcr.2019.09.016
Cutolo M, Cimmino MA, Accardo S. Nail involvement in osteoarthritis. Clin Rheumatol. junio de 1990;9(2):242-5. DOI: https://doi.org/10.1007/BF02031977
Lin YC, Wu YH, Scher RK. Nail changes and association of osteoarthritis in digital myxoid cyst. Dermatol Surg Off Publ Am Soc Dermatol Surg Al. marzo de 2008;34(3):364-9. DOI: https://doi.org/10.1111/j.1524-4725.2007.34070.x
Alarcon-Segovia S, Vega-Ortiz JM. Heberden’s nodes’ nails. J Rheumatol. 1981;8(3):509-11.
Cimmino MA, Seriolo B, Accardo S. Prevalence of nail involvement in nodal osteoarthritis. Clin Rheumatol. junio de 1994;13(2):203-6. DOI: https://doi.org/10.1007/BF02249013
Cómo citar
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Laura Correa Parra, María Paulina Villa Saldarriaga, Carlos Jaime Velásquez Franco, Alejandra Ávila Álvarez

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |