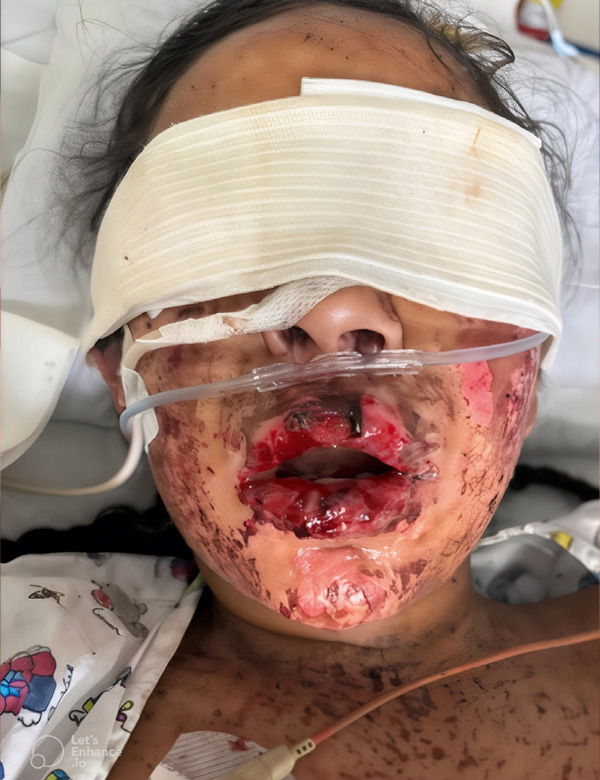
Necrólisis epidérmica tóxica inducida por medicamento en paciente pediátrico: reporte de caso y revisión de literatura
DOI:
https://doi.org/10.29176/30284163.2077Palabras clave:
Infancia, Necrólisis epidérmica tóxica, Síndrome de Steven-JohnsonResumen
Las toxicodermias son reacciones adversas en la piel producidas por medicamentos, su incidencia va en aumento dado el crecimiento de fármacos disponibles y el envejecimiento de la población. Su diagnóstico se basa en la historia clínica y hallazgos al examen físico, teniendo presente que un mismo medicamento puede presentar diferentes manifestaciones cutáneas, son una reacción adversa rara, especialmente en pediatría, por lo cual sigue siendo un reto diagnóstico. Las toxicodermias pueden clasificarse en no graves y graves, dentro de las graves se encuentra angioedema, necrosis por anticoagulantes, reacción de sensibilidad a medicamentos con eosinofilia y síntomas sistémicos, pustulosis exantemática generalizada aguda, síndrome Stevens-Johnson/ necrólisis epidérmica tóxica. La mortalidad de cada presentación clínica es distinta, siendo para síndrome de stevens-johnson 5% y para necrólisis epidérmica toxica 30%.
Las toxicodermias graves, se diferencian tanto por sus manifestaciones clínicas, posibles secuelas o riesgo de cronicidad, así como por su periodo de latencia; en la revisión bibliográfica describen un periodo de latencia para necrólisis epidérmica toxica de semanas, aproximadamente 2 - 4, la presentación temprana de este caso, lo hace interesante y puede conllevar a futuras investigaciones de otros casos con presentación atípica. Conocer los posibles desencadenantes de las toxicodermias, en este caso en pediatría, donde puede ser consecuencia de medicamentos de uso frecuente, es un alerta para los médicos, para no omitir o minimizar el riesgo de esta reacción adversa pese a su poca incidencia.
Biografía del autor/a
Laura Zulema Mosquera Vilelgas, Military University Nueva Granada
Médico general, Facultad de Medicina, Universidad Militar Nueva Granada, Bogotá, Colombia.
Daniela Guevara-Parra, Hospital Universitario Clínica San Rafael, Bogotá, Colombia
Médico general, Facultad de Medicina, Universidad Militar Nueva Granada. Residente de Pediatría, Facultad de Medicina Universidad Militar Nueva Granada. Hospital Universitario Clínica San Rafael, Bogotá, Colombia.
Alejandra Granados-Betancur, Fundación Universitaria Visión de las Américas, Pereira, Colombia
Médico general, Fundación Universitaria Visión de las Américas, Pereira, Colombia.
Dilia Pinzón-Sánchez, Hospital Universitario Clínica San Rafael, Bogotá, Colombia
Especialista en Pediatría, Facultad de Medicina, Universidad Militar Nueva Granada. Pediatra, Hospital Universitario Clínica San Rafael, Bogotá, Colombia.
Referencias bibliográficas
Burris Katy Schwartz Robert, Zuuren Esther, y Randall Dan, «Drug Rash With Eosinophilia and Systemic Symptoms (DRESS) Syndrome», Dynamed, vol. 38, dic. 2024, [En línea]. Disponible en: https://www.dynamed.com/condition/drug-rash-with-eosinophilia-and-systemic-symptoms-dress-syndrome
J. Bolognia, Julie Schaffer, y Lorenzo Cerroni, Fourth Edition Dermatology, vol. 2. 2017.
M.-I. A. Jimenez Rodriguez P., Toxicodermias, eritema multiforme, sindrome de stevens-johnson y necrolisis epidermica toxica. Master de Formación Permanente en Dermatología Médico-Quirúrgica y Estética. en Modulo 1: Enfermedades inflamatorias. Panamericana.
M. Ramien y J. Goldman, «Pediatric SJS - TEN: Where are we now?», Aug 2020, vol. 13, n.o 9, doi: https://doi.org/10.12688/f1000research.20419.1.
B. Abtahi-Naeini et al., «Clinical and Epidemiological Features of Patients with Drug-Induced Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis in Iran: Different Points of Children from Adults», 8 Feb 2022, doi: https://doi.org/10.1155/2022/8163588.
C. Min-Hui et al., «Clinical features and outcomes in children with Stevens-Johnson syndrome and toxic epidermal necrolysis», J Dermatol, vol. 49, n.o 9, pp. 895-902, jun. 2022, doi: https://doi.org/10.1111/1346-8138.16476.
A. Pejcic et al., «Amoxicillin-associated Stevens-Johnson syndrome or toxic epidermal necrolysis: systematic review», J Chemother, vol. 35, n.o 2, pp. 75-86, mar. 2022, doi: https://doi.org/10.1080/1120009X.2022.2051128.
K. Gleghorn y C. Voigt, «Toxic epidermal necrolysis and Stevens-Johnson syndrome/toxic epidermal necrolysis overlap in pediatric patients with a focus on newer antiepileptic drugs: A 25-year retrospective study at a single tertiary care center», Pediatr Dermatol., vol. 38, n.o 4, pp. 812-818, may 2021, doi: https://doi.org/10.1111/pde.14598.
M. Ramien, «Stevens-Johnson syndrome in children», Aug 2022, vol. 1, n.o 34, pp. 341-348, doi: https://doi.org/10.1097/MOP.0000000000001146.
A. Gibson et al., «Updates on the immunopathology and genomics of severe cutaneous adverse drug reactions», Feb 2023, vol. 151, n.o 2, pp. 289-300, doi: https://doi.org/10.1016/j.jaci.2022.12.005.
Cómo citar
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Laura Zulema Mosquera Vilelgas

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.