Patrones histopatológicos identificados en biopsias de piel con leishmaniasis tegumentaria en Colombia
DOI:
https://doi.org/10.29176/2590843X.2070Palabras clave:
Carga parasitaria, Granuloma, Hematoxilina-eosina, Infiltrado linfoplasmocítico, Inflamación, Leishmania, Leishmaniasis mucocutánea, ÚlceraResumen
Introducción: la leishmaniasis tegumentaria (LT) es una enfermedad desatendida que afecta la piel y las membranas mucosas. Su detección representa un desafío debido a la falta de una prueba de referencia para el diagnóstico.
Objetivo: describir los patrones histopatológicos asociados con un grupo de muestras de pacientes con leishmaniasis tegumentaria.
Métodos: este estudio descriptivo se realizó mediante la evaluación histopatológica utilizando tinción con hematoxilina-eosina en 43 muestras de leishmaniasis tegumentaria crónica incluidas en parafina, categorizadas en tres grupos: carga parasitaria moderada a alta (n=15), baja carga (n=15) e inflamación granulomatosa crónica (n=13).
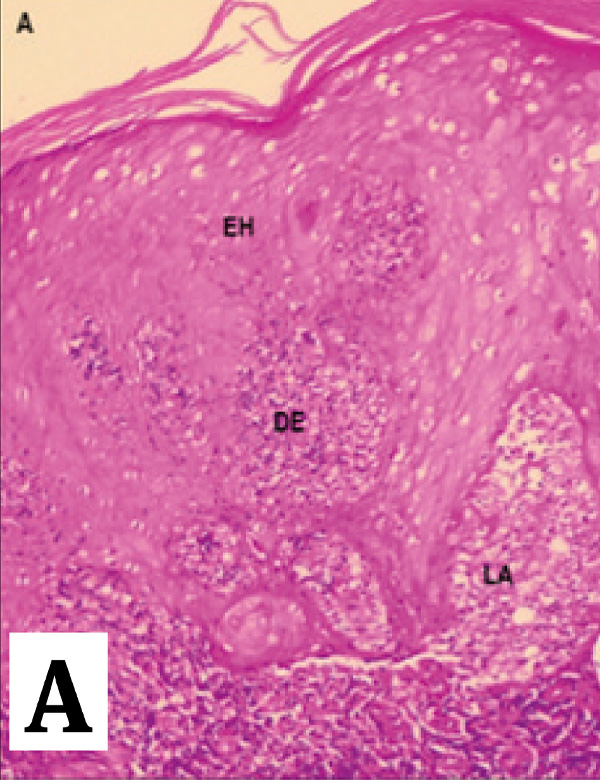
Resultados: se observó hiperplasia epidérmica en el 34,9% de los casos y úlceras en el 62,8% de los casos. Se encontró un infiltrado linfoplasmocítico predominante en el 67,4% de las muestras, mientras que un infiltrado histiocítico se observó en el 90,7% de las muestras. En las muestras con ausencia de carga parasitaria, el infiltrado histiocítico estuvo presente en el 94,8% de los casos. En las muestras con baja carga parasitaria, el infiltrado histiocítico fue significativo en el 55,5% de los casos, y el 86,6% de las muestras con carga parasitaria moderada a alta exhibieron este patrón histopatológico.
Conclusiones: los infiltrados linfoplasmocíticos e histiocíticos son patrones histopatológicos consistentes, incluso en muestras con baja o ausente carga parasitaria.
Biografía del autor/a
Lucero Katherine Aristizábal-Parra , Universidad CES, Medellín, Colombia
Instituto Colombiano de Medicina Tropical, Universidad CES, Medellín, Colombia.
Juan Pablo Ospina-Gómez, Universidad de Antioquia, Medellín, Colombia
Centro de Investigaciones en Dermatología - CIDERM, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
Héctor Serrano-Coll, Instituto Colombiano de Medicina Tropical-Universidad CES
Instituto Colombiano de Medicina Tropical, Universidad CES, Medellín, Colombia.
Referencias bibliográficas
Gabriel Á, Valério-Bolas A, Palma-Marques J, Mourata-Gonçalves P, Ruas P, Dias-Guerreiro T, et al. Cutaneous Leishmaniasis: The Complexity of Host’s Effective Immune Response against a Polymorphic Parasitic Disease. J Immunol Res. 1 de diciembre de 2019;2603730.
Daga MK, Rohatgi I, Mishra R. Leishmaniasis. Indian J Crit Care Med Peer-Rev Off Publ Indian Soc Crit Care Med. mayo de 2021;25(Suppl 2):S166-70.
E. Aronson N, J. Magill A. Leishmaniasis. En: Hunter’s Tropical Medicine and Emerging Infectious Diseases. 10th ed. ELSEVIER; 2020. p. 776-98.
Torres-Guerrero E, Quintanilla-Cedillo MR, Ruiz-Esmenjaud J, Arenas R. Leishmaniasis: a review. F1000Research. 26 de mayo de 2017;6:750.
Zambrano PI. Protocolo de vigilancia en salud pública Leishmaniasis. 6 de marzo de 2020;(04):16.
Chivatá NJA. Informe de evento Leishmaniasis cutánea, mucosa y visceral, Colombia, 2018. 31 de mayo de 2019;(04):28.
Organización Panamericana de la Salud O mundial de la salud. Leishmaniasis, informe epidemiológico de las Américas [Internet]. 2022. Disponible en: https://iris.paho.org/bitstream/handle/10665.2/56833/OPASCDEVT220021_spa.pdf?sequence=1&isAllowed=y
M P, Jr R, Ga R, Ce PF, K OA, An SME, et al. Interventions for American cutaneous and mucocutaneous leishmaniasis. Cochrane Database Syst Rev [Internet]. 27 de agosto de 2020 [citado 13 de marzo de 2022];8(8). Disponible en: https://pubmed.cesproxy.elogim.com/32853410/
González K, Diaz R, Ferreira AF, García V, Paz H, Calzada JE, et al. Histopathological characteristics of cutaneous lesions caused by Leishmania Viannia panamensis in Panama. Rev Inst Med Trop Sao Paulo. 2018;60:e8.
Boussoffara T, Boubaker MS, Ben Ahmed M, Mokni M, Guizani I, Ben Salah A, et al. Histological and immunological differences between zoonotic cutaneous leishmaniasis due to Leishmania major and sporadic cutaneous leishmaniasis due to Leishmania infantum. Parasite Paris Fr. 2019;26:9.
Wijesinghe H, Gunathilaka N, Semege S, Pathirana N, Manamperi N, de Silva C, et al. Histopathology of Cutaneous Leishmaniasis Caused by Leishmania donovani in Sri Lanka. BioMed Res Int. 2020;2020:4926819.
Serrano-Coll H, Cardona-Castro N, Ramos AP, Llanos-Cuentas A. Innate immune response: ally or enemy in cutaneous leishmaniasis? Pathog Dis. 8 de junio de 2021;79(5):ftab028.
Abbas A, Lichtman A, Pillai S. Cellular and molecular immunology [Internet]. Elsevier/Saunders; 2015 [citado 14 de enero de 2017]. Disponible en: https://www.ncbi.nlm.nih.gov/nlmcatalog/101630458
Carvalho AM, Bacellar O, Carvalho EM. Protection and Pathology in Leishmania braziliensis Infection. Pathog Basel Switz. 14 de abril de 2022;11(4):466.
Cómo citar
Descargas
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Lucero Katherine Aristizábal-Parra , Juan Pablo Ospina-Gómez, Héctor Serrano-Coll

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |